

De acordo com artigo publicado no Heart Rhythm Journal, a COVID-19 pode causar disfunção do SNA através de uma combinação de diferentes mecanismos, que explicamos no artigo da semana passada.
Os sintomas desta condição, chamada Disautonomia Pós-COVID, podem ocorrer independentemente da gravidade da COVID-19. O diagnóstico rápido e correto é essencial para um manejo cuidadoso dos sintomas, assim como uma boa recuperação.
Neste artigo, Dr Diego de Castro, Neurologista e Neurofisiologista pela USP, explica sobre diagnóstico e tratamento da Disautonomia Pós-COVID.
Navegação pelo Artigo
Qualquer indivíduo que apresente falta de ar, palpitações, fadiga, dor torácica, pré-síncope ou síncope após um quadro de COVID-19 deve ser avaliado cuidadosamente, para identificar se esses sintomas não são apenas efeitos persistentes da doença por coronavírus ou mesmo sinais psicológicos causados por estresse e problemas de saúde mental.
Um check-up do sistema cardiovascular, respiratório e uma abrangente avaliação neurológica e dos sinais vitais são essenciais. Exames de sangue e exames de imagem também podem ser considerados para identificar se há outros diagnósticos importantes, como pneumonia, embolia pulmonar e miocardite.
Provavelmente, o paciente está experimentando uma disfunção autonômica se seus sintomas forem piores ao sair da cama pela manhã. Um teste de mesa inclinável sob condições semelhantes de sono (por exemplo, quarto escuro e ligeiramente quente) pode ser administrado para confirmar a suspeita de disfunção autonômica.
De acordo com a Mayo Clinic, durante um teste de mesa inclinável:
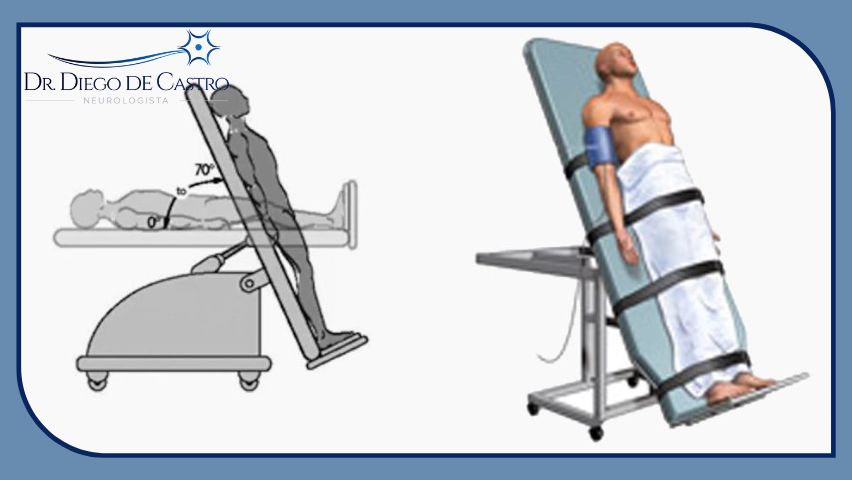
A Dysautonomia International observa que medidas práticas simples podem ser suficientes para tratar os sintomas de COVID longa, inclusive das disfunções do sistema nervoso autônomo:
Esta é a pedra angular do manejo da intolerância ortostática. Gerenciar a incerteza associada à COVID-19 e explicar as alterações em seu organismo pode tranquilizar o paciente de que seus sintomas podem ser gerenciadas. A reprodução de sintomas, por exemplo, em uma mesa inclinável, pode ser eficaz para explicar a relação dos sintomas com a frequência cardíaca e as variações da pressão arterial.
Após o exame médico, sugerimos um programa de exercícios regular e estruturado com elementos aeróbicos e de resistência. Como a ortostasia (a posição ereta) pode ser problemática, o exercício não ereto, como andar de bicicleta em uma bicicleta ergométrica reclinada e nadar, é encorajado.
Garantir a reposição de líquidos (2-3 litros de água por dia e evitar cafeína e álcool) e garantir uma suplementação adequada de eletrólitos ajuda a manter o volume plasmático e evitar os baixos níveis sanguíneos.
O paciente deve ser aconselhado a levantar-se cautelosamente de uma posição deitada ou sentada e evitar fatores exacerbantes, como posição em pé prolongada, ambientes quentes e desidratação. Além disso, o paciente pode ser aconselhado a consumir refeições pequenas e frequentes, em vez de grandes, para evitar a vasodilatação no sistema digestivo.
A terapia de compressão ajuda a aumentar a circulação sanguínea na parte inferior das pernas, tornozelos e pés. É um tratamento eficaz para a dor e inchaço causados por condições associadas à má circulação, como insuficiência venosa crônica e varizes. Existem muitos tipos de dispositivos de terapia de compressão disponíveis com ou sem prescrição médica.
Na hipotensão ortostática, roupas de compressão que se estendem até a cintura podem ser eficazes.
Se os sintomas persistirem apesar da adesão total às medidas conservadoras, a terapia farmacológica pode ser considerada.
A fludrocortisona, um expansor de fluidos, pode ser usada se o baixo volume sanguíneo for considerado um sintoma dominante. Como este medicamento está associado a efeitos colaterais e não costuma ser bem tolerado, um monitoramento frequente deve ser realizado para identificação precoce de retenção de líquidos e hipocalemia.
A midodrina é um medicamento que aumenta a vasoconstrição e o retorno venoso ao coração. Pode efetivamente tratar a hipotensão ortostática e taquicardia em alguns pacientes que têm uma pressão arterial normal.
Para sintomas hiperadrenérgicos causados pelo aumento de noradrenalina e epinefrina quando em pé, a clonidina e a metildopa podem aliviar os sintomas. Da mesma forma, o propranolol pode atenuar palpitações e taquicardia.
A comunicação regular entre o médico e o paciente também é fundamental para avaliar se ele está respondendo às medidas conservadoras e quando a farmacoterapia pode ser necessária.
Além disso, é importante compreender que manter pensamentos e sentimentos positivos ajuda a diminuir a atividade do sistema nervoso simpático. Neste sentido, a adesão a práticas de meditação e relaxamento, assim como o acompanhamento psicológico podem ser benéficos para os resultados positivos do tratamento.
Dr Diego de Castro é Neurologista pela USP e se dedica integralmente ao universo do diagnóstico e assistência.
Quer continuar aprendendo? Leia nossos outros artigos relacionados:
Estamos disponíveis para cuidar de você nos endereços:
Avenida Américo Buaiz, 501 – Ed. Victória Office Tower Leste, Sala 109 - Enseada do Suá, Vitória - ES, 29050-911
Tel: (27) 99707-3433
R. Itapeva, 518 - sala 901 Bela Vista - São Paulo - SP, CEP: 01332-904
Telefones: (11) 3504-4304
Posts Relacionados:

